 杨冰
杨冰 引言
非结核分枝杆菌(Nontuberculous Mycobacteria, NTM)是一类广泛存在于自然环境中的条件致病菌,除结核分枝杆菌复合群和麻风分枝杆菌外,其余均归入NTM。近年来,全球NTM感染病例数呈上升趋势,尤其在医疗机构中,NTM通过供水系统定植引发的感染事件频发,成为威胁患者和医护人员健康的重要公共卫生问题。本文将深入探讨NTM在医院供水系统中的定植特点、感染途径、防控难点及应对策略。
NTM的生物学特性与流行病学特征
生物学特性
NTM具有对酸、碱敏感,对常用抗结核药物耐受性强,生长温度适应范围广等特性。目前已发现超200种,其中约30种可致人类感染,常见致病菌包括鸟分枝杆菌复合群(MAC)、堪萨斯分枝杆菌及脓肿分枝杆菌等。NTM对常用消毒剂(如含氯制剂、过氧化物类)敏感性较低,且易在潮湿环境中定植繁殖,形成生物膜后更难清除。其独特的细胞壁结构和获得性耐药机制,使得新抗NTM治疗的开发面临巨大挑战。
流行病学特征
近年来,NTM感染在全球范围内呈快速增多趋势。澳大利亚昆士兰州的数据显示,过去10年中NTM病例数增加了一倍多,从2012年的672例增加到2022年的1490例。韩国报告称,2007年至2016年间NTM感染人数增加了5倍,从6.7/10万例增加到39.6/10万例。国内流行病学调查数据也表明,NTM感染率在过去十年中呈上升趋势,尤其是在南方湿润地区。NTM感染的高危人群包括免疫功能低下者(如HIV感染者、器官移植患者、长期使用免疫抑制剂者)、慢性肺病患者(如慢性阻塞性肺疾病、支气管扩张、肺纤维化患者)等。
NTM在医院供水系统中的定植特点
定植环境
医院供水系统为NTM提供了理想的生存环境。复杂的供水管网,尤其是停滞段和复杂管道结构,显著促进了NTM的定植与增殖。NTM可广泛分布于医院建筑内部的供水管道、淋浴设备及水的使用点位(POU),如病房和ICU水龙头、制冰机、病房淋浴头、水盆及手术室清洗水槽水龙头等。日本北部一家1000床的大型医院研究显示,其供水系统中脓肿分枝杆菌及其致病菌株广泛存在,采样显示脓肿分枝杆菌培养阳性率为50%(12/24)。
定植机制
NTM能够在供水系统中定植,主要得益于其独特的生物学特性。其细胞壁富含分枝菌酸,具有较强的疏水性,使其能够附着在管道内壁形成生物膜。生物膜是NTM在供水系统中长期存活和繁殖的重要保护屏障,能够抵御消毒剂的杀灭作用和水流的冲刷。此外,NTM对营养要求较低,能够在低营养浓度的水中生长繁殖,进一步增加了其在供水系统中的定植能力。
NTM通过供水系统引发的感染途径
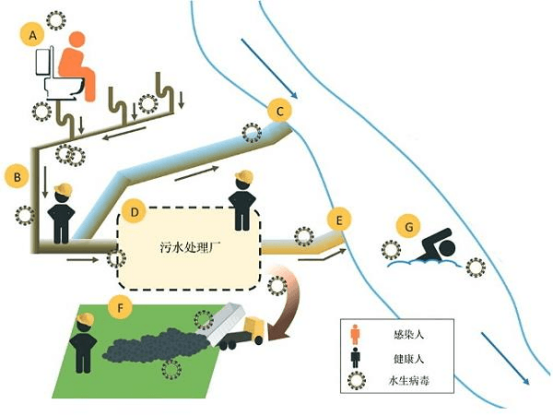
吸入感染
NTM可通过气溶胶形式被吸入人体呼吸道,引发肺部感染。医院供水系统中的NTM污染的淋浴水、雾化器用水等,在使用过程中可产生大量气溶胶,患者和医护人员吸入后,若机体免疫力低下,易导致NTM肺部感染。研究表明,NTM肺病是最常见的NTM感染类型,约占所有NTM感染的80%。
接触感染
皮肤伤口接触污染水源也是NTM感染的重要途径。在医院环境中,患者在进行手术、注射、换药等操作时,若皮肤破损部位接触到被NTM污染的水,可引起皮肤软组织感染。此外,医护人员在进行医疗操作时,若手部皮肤有破损,接触到污染水源也可能导致感染。
侵入性操作相关感染
侵入性操作如支气管镜检查、外科手术、透析等与NTM感染密切相关。支气管镜检查过程中,若内镜清洗消毒不彻底,残留的NTM可通过活检钳、毛刷等器械进入患者呼吸道,引发感染。外科手术中,若手术器械、植入物等被NTM污染,可导致手术部位感染或人工植入物感染。透析过程中,若透析液或反渗水管路被NTM污染,可引起血流感染。
NTM感染防控面临的挑战
诊断困难
NTM感染的临床症状和影像学表现与结核病相似,容易被漏诊或误诊为结核病。尤其是在结核病高负担地区,NTM感染可能被误诊为结核病,导致患者接受不必要的抗结核治疗,而延误了NTM感染的正确治疗。此外,NTM在环境中广泛存在,临床标本中NTM阳性结果可能为定植而非感染,给诊断带来困难。
消毒难度大
NTM对常用消毒剂敏感性较低,尤其是形成生物膜后,消毒剂难以有效杀灭。医院供水系统中的NTM生物膜,使得传统的消毒方法如含氯消毒剂冲洗、高温消毒等效果不佳。此外,消毒剂在长管道末端可能失效,无法彻底清除NTM污染。
防控措施落实困难
NTM感染防控涉及多个环节和部门,包括供水系统管理、环境清洁消毒、医疗器械消毒灭菌、侵入性操作规范、人员培训等。在实际工作中,由于各部门之间协调不畅、人员防控意识不足、防控措施执行不到位等原因,导致NTM感染防控措施难以全面落实。
NTM感染防控策略
供水系统管理
定期检测:医疗机构内所有与诊疗、生活相关的供水系统(包括自来水、二次供水、热水系统、内镜清洗用水等)需定期检测NTM污染情况,每季度至少开展1次水样本(包括末端水龙头、储水罐、管道死角)的微生物培养,检测指标涵盖鸟分枝杆菌复合群(MAC)、脓肿分枝杆菌等常见致病NTM。
热水系统控制:热水系统水温应维持在55℃以上(60℃理想),防止NTM在温水(25 - 45℃)环境中增殖;储水罐、管道需每半年进行一次酸洗或机械清洗,清除生物膜;停用超过24小时的热水系统重新启用前,需排空管道内滞留水,冲洗5 - 10分钟后再使用。
内镜清洗用水要求:软式内镜清洗必须使用无菌水或经过0.22μm滤膜过滤的水(细菌菌落总数≤10CFU/mL);终末漂洗用水应符合相关规范要求,禁止使用自来水直接冲洗内镜腔道;清洗消毒机需每周进行内部管道消毒,每月检测消毒后内镜腔道冲洗液的NTM污染情况。
终端出水口过滤:终端出水口(洗手池、三用枪、牙椅、透析机、加湿器、制冰机)安装0.2μm中空纤维除菌过滤器,每7天或处理5000L水更换,更换时双人核对批号、压力差、外观,记录于《终端过滤器更换日志》。
环境清洁消毒
物体表面消毒:高频接触表面(如诊疗床、床头柜、门把手、监护仪按钮等)需每日用500mg/L含氯消毒液擦拭2次,污染时及时用1000mg/L含氯消毒液擦拭;地面采用湿式清扫,每日用500mg/L含氯消毒液拖拭2次,有体液、分泌物污染时先用吸湿材料清除污染物,再用2000mg/L含氯消毒液擦拭。
重点科室流程再造:手术室、导管室、透析中心、内镜中心等重点科室需制定严格的清洁消毒流程。例如,手术室连台间隙由保洁组使用75%乙醇 + 一次性无纺布“Z”字形擦拭无影灯、输液架等,禁止重复浸泡抹布;导管室DSA机L臂、导管床等每日首台术前及末台术后用含氯2000mg/L消毒液擦拭;透析中心反渗水管路每周热消毒85℃×60min,每月化学消毒等。
医疗器械消毒灭菌
耐高温高压器械:耐高温高压的器械(如手术器械、换药碗)优选压力蒸汽灭菌(121℃,30分钟或132℃,10分钟)。
不耐热器械:不耐热器械(如纤维支气管镜、喉镜)需严格遵循“清洗 - 酶洗 - 消毒 - 冲洗 - 干燥”流程,消毒优选2%戊二醛浸泡10小时(针对分枝杆菌需延长作用时间),或采用环氧乙烷灭菌;复用的呼吸治疗设备(如湿化瓶、呼吸面罩)需一人一用一消毒,湿化液必须使用无菌水,每日更换。
侵入性操作规范
支气管镜检查:检查前需评估患者是否为NTM感染高危人群(如COPD、支气管扩张、肺纤维化患者),优先安排此类患者在专用检查室进行;操作前需询问患者近期是否有NTM感染史,必要时提前留取痰标本行抗酸染色及培养;检查过程中严格无菌操作,避免活检钳、毛刷接触非无菌区域;检查后内镜需立即送消毒供应中心(CSSD)清洗消毒,禁止在检查室临时处理。
雾化吸入治疗:雾化器需一人一用一消毒,连接管、面罩等部件使用后需用500mg/L含氯消毒液浸泡30分钟,清水冲洗干燥备用;雾化液应现用现配,禁止使用开放容器储存,避免环境微生物污染。
人员培训与个人防护
培训:医护人员、消毒员、护工等是感染防控的关键执行主体,需通过系统化培训提升防控意识与操作能力。基础培训针对新入职人员及低年资医护人员,内容包括NTM的生物学特性、传播途径、高危人群及标准预防措施;进阶培训针对内镜室、手术室、ICU等高风险岗位人员,重点培训侵入性操作的无菌技术、水系统管理规范、环境消毒效果评估方法;应急培训在发生NTM聚集性感染事件时,立即组织相关人员学习事件调查方法、感染源追踪及防控措施调整。
个人防护:重点科室工作人员每年进行NTM血清抗体筛查,基线留存,出现抗体四倍升高调离岗位;手术、透析、内镜、口腔等岗位须佩戴N95口罩、护目镜、防水隔离衣、双层手套,手套破损率控制在1%以内。
结论
NTM在医院供水系统中的定植与感染防控是当前医疗机构面临的重要挑战。通过加强供水系统管理、环境清洁消毒、医疗器械消毒灭菌、侵入性操作规范、人员培训与个人防护等综合防控措施,可有效降低NTM感染风险,保障患者和医护人员的健康安全。同时,需要进一步加强NTM感染的基础和临床研究,开发新的诊断技术和治疗药物,提高NTM感染的防控水平。





















